Día 7
- Mayda Perez
- 24 nov 2020
- 8 Min. de lectura
Actualizado: 13 dic 2020
Patología de las Vías Biliares Dr. Luis Javier Cárdenas.
Las cirugías mas comunes
Apendicitis
Hernias inguinales
Obstrucciones intestinales
Patologías de las vías biliares
La vesícula está debajo del hígado. partes de la vesícula: fondo, cuerpo, cuello, bolsa de Hartman. partes de las vías biliares: intra hepática, extra hepática: conducto hepático común, c cístico. triangulo de Calot: hepático común, conducto cístico y borde inferior del hígado, en medio de ellos se encuentra la arteria cística. colédoco tiene porción: supraduodenal, retroduodenal. intrahepático, intramural.

Fisiología de la vesícula:
La vesícula almacena y regula el flujo y concentrar. la producción de bilis oscila entre 600 a 1000 ml. capacidad de la vesícula entre 30 a 60 ml, hasta 100 ml en hidrovesicular. color de las heces se lo da la bilis, acolia, es que algo pasa en la vía biliar que no puede dar el color a las heces.
Presión normal de la VB: 12 a 15 mmHg, 100 -150 mmHo2. la presión intrabdominal: . en el esfínter de oddi debe haber 10 contracciones por min, cada vez aumenta la presión 120 a 160 mmH2, esa presión de 20 a 40 permite que la vesícula se llene de agua. para que se de el proceso de digestión no se deben mezclar el liquido biliar y pancreático, sino que se debe realizar en la luz de la primera porción del duodeno. las patologías d ela via biliar se eleva bilirrubinas directas, las alteraciones hepáticas (hepatitis) s eleva las indirectas.
Se debe pedir. bilirrubinas directas, bilirrubinas indirectas, bilirrubinas totales. también se pide BHC, amilasa.
Colescistocinina: estimula la concentración de la vesícula, estimula la secreción de bilis, estimula la concentración de enzimas pancreáticas, es una hormona incretina, porque aumenta e la secreción de la insulina.
Su principal función es que en presencia de grasas en el duodeno, se produce colescicitina que estimula la vesícula y las enzimas pancreáticas. alimentos colesciquineticos: lácteos (leche, queso, yogurt, huevo), café, grasa, mayonesa, colesterol, lecitina, sales biliares se debe mantener ese equilibrio para evitar la formación de los cálculos biliares.

Clínica
Se pregunta lo que comió en el momento que empezó los dolores. dolor en HCD tipo cólico, irradia hacia la espalda y /o epigastrio, nauseas, vómitos, se coloca al paciente en decúbito dorsal, se va a palpar el reborde costal, para que se a Murphy debe respirar y cortarse la inspiración. signo de courvoisier - terrier sospechar de cáncer altamente. encima ha tenido perdida de peso, astenia, adinamia.
Signo de ictericia: se busca de inicio en un px con dolor, en las escleras, bilirrubina directa > 3 mg/dl. paciente con tinte subicterico revisar si pueda ser ictericia. acolia no llega bilirrubina al intestino, urianálisis también será de utilidad.
Icteria + dolor + fiebre --> triada de charcot, consecuente con la colangitis aguda supurativa. el patógeno que mas aisláramos en los pacientes con patologías de las vías biliares --> E. coli
Se agrega:
Shock séptico + alteraciones del estado mental. ictericia + dolor + fiebre +m sepsis + desorientación --> pentada de Reynolds --> colangitis aguda tóxica.
Métodos diagnósticos
Radiografía de abdomen
USG de hígado y vías biliares
TAC
Colangiorresonancia
CPRE
La CPRE es una de las complicaciones es que 18% tenga pancreatitis secundaria al tratamiento ultimo método diagnostico, y si se recomienda como dx tratamiento, solo si con otros no se han resuelto.
Rx de Tórax

Se observa cálculos visibles en una rx simple de abdomen, solo observamos en un 15% de las patologías de las vías biliares. no está de mas hacerla, siempre hacerla.

Vesícula en porcelana, 5% de calcio en sus paredes, se pueden encontrar en pacientes ancianos, encamados, que no caminan, es una colecistitis d ellos ancianos. relación de 5% de ca de vesícula.
USG de hígado, vías biliares y páncreas

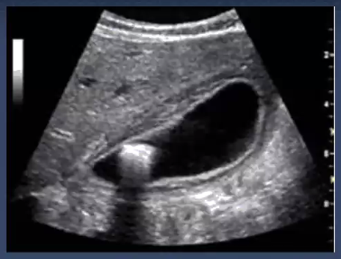
Se observa vesícula, fondo, cuello. solicitud: solicito USG de hígado, vías biliares y páncreas, con medición de las paredes vesiculares y del colédoco. vesícula normal la pared debe medir menos de 3 mm, si es mas es que se puede hablar de vesículas engrosadas.
Se observa un calculo vesicular, producen sombra acústica, porque los rayos USG no pudo pasar a través de esa piedra. se observa reverberancia porque la calidad de los rayos no es la misma , es lodo biliar. Para ver la vesícula se requiere 8 horas de ayuno, es importante localizar la vena porta, para encontrar el conducto colédoco.
Colecistitis no litiásica

Se presenta en un 5% pared vesicular > 3 mm. Causas:
Ayuno prolongado (UCI)
Trauma abdominal
Trombosis mesentérica
NPT prolongada
Sepsis
Colelitiasis
Se presenta: > 40 años en el 20%, > 70 años en el 30%. Causas:
Aumento de Colesterol
Aumento de Pigmentos biliares
Disquinesia vesicular
Heriditario
4F (Fatty, Female, Forty, Fertility
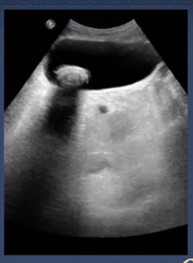
Imagen 1: imagen de doble halo, por edema de la vesícula.
Pólipos vesiculares

Colangioresonancia

Tratamiento endoscópico y luego laparoscopio, incluso todo puede ser quirúrgico con tracción de los cálculos. Colangiocarcinoma es el cáncer mas frecuente de las vías biliares.
ENFERMEDAD POR REFLUJO GASTROESOFÁGICO CASO CLÍNICO DRA. HEBE AVILÉS
Paciente femenina. 5 días evolución de dolor en hipocondrio, que luego se expandió al abdomen en forma de banda. cuadro previo de dolor recurrente en hipocondrio derecho, leucocitos, neutrofilia, lipasa, amilasa aumentada, pancreatitis aguda asociada a colelitiasis. 69 años, colecistectomía, antecedentes de diabetes mellitus, hipertensa, dolor irradiado a ambos flancos, USG que muestra litos en la vesícula, sin dilatación de la vía biliar. inicialmente se manejo la pancreatitis aguda. se utilizan 4 puertos, que se colocan en el ombligo. un puerto permite insuflar el co2, 10 o 12 mmhg para mantener esa presión que es la presión intraabdominal, para formar un neumoperitoneo, al tener el abdomen distendido, se introducción el lente para observar la cavidad. 2do puerto es subxifoideo en la línea media del epigastrio, el co2 no se fuga. 4 puertos: ombligo, epigastrio, los otros 2 hipocondrio y flanco derecho.
Factores en el reflujo gastroesofágico
Esófago intrabdominal
Para hacer una reparación adecuada, debe ser un cirujano experimentado, debe ceder al menos 5 cm en presión intrabdominal debe descendente la presión
Si la presión mide mas de 5 cm se debe considerar utilización de las mallas.
La presión del esfínter esofágico inferior, si hay importancia en la manometría, si el paciente tiene una manometría con un esfínter esofágico inferior menor de 10 , tendrá ERGE, se debe corregir con una funduplicatura
Indicaciones de funduplicatura :presión del esfínter esofágico menor de 10 mmHg
Se pierde el ángulo de his por hernia por deslizamiento
Perdida del aclaramiento esofágico solo se puede ver en una manometría. el aclaramiento esofágico
Definir si hay aumento de la presión intrabdominal, paciente obeso.
Si el paciente no responde a bomba de protones se debe buscar otras causas: esófago de cascanueces, esófago de james, paciente con aperistalsis, reflujo transitorio. no es que va directo a funduplicatura. son funduplicatura de alta presión: esófago normal con buen peristaltismo, bajas presiones: cuando hay alteración del peristaltismo.
la manometría de alta presión: no son claramente un ERGE se evalúa la manometría superior, inferior, se ve la interacciometria.
El paciente luego que se opera se va a clasificación de bisic 1, bisic 2: medicamentos forma esporádica 2% , bisic 3. medicamentos permanente, bisic 4 empeora los síntomas.
NUTRICIÓN PERIOPERATORIA DR. ALFREDO MATOS
Caso clínico # 1
Sra rosa es una paciente de 76 años de edad que ingresa al hospital por historia de perdida de peso no cuantificada, la ropa le queda grande y según la hija perdió el apetito, al punto de comer mucho menos de lo que comía hace 5 o 6 meses. en ocasiones asociado a dolor abdominal.
¿Cómo estará el estado nutricional de rosa? Severamente desnutrida.

Se hospitaliza en sala de gastroenterología el 20 de enero de 2020. 8 días después se le realiza una colonoscopía encontrándose masa obstructiva de > 80% de la luz del colon derecho. Tomándose biopsia.
A la variación antropométrica, la paciente registra un peso actual de 45.5 kg, peso habitual de 65 kg ( 6 meses), Talla 1.55 m, CBM 22 cm con los siguientes resultados.
IMC: 18.9 kg/m2
CP: 30%
AMBd: 17,1 cm2 P < 5
Tiempo limite hasta que el paciente sea evaluado nutricionalmente en 48 horas ya debería tener una evaluación nutricional.
Si se valora individualmente su IMC este es normal. Sin embargo, ¿Qué son los criterios de glim? Es un termino en inglés de una iniciativa global para unificar la definición de malnutrición, ultimo en dx de malnutrición intrahospitalaria.

Para definir malnutrición hay que tener 1 y 1.

Si se obtiene el puntaje de la tabla 1 se va a la tabla 2, si ninguna es si, se reevalúa en una semana.




En qué etapa o gravedad de la desnutrición se encuentra la paciente, según los criterios GLIM? Se encuentra en la etapa 2 desnutrición severa.
Según la etiología de los criterios de GLIM, ¿En qué categoría diagnóstica se encuentra la paciente? Enfermedad crónica con inflamación y Hambruna, incluyendo hambre/escasez de alimentos asociados con factores socioeconómicos o ambientales.
¿Cuál es la orden médica más frecuente en los hospitales? NADA POR VIA ORAL
Con D/A 5% a 70 cc/ h logramos: solo desnutrir más al paciente.
La Sra Rosa es trasladada al servicio de cirugía general y le informan que la van a empezar a preparar para la cirugía. La cual será 7 días después del ingreso a la sala de cirugía. Con muchos enemas evacuantes para preparar el colon. Se le realiza hemicolectomía derecha + ileocolo anastomosis con autosuturas.

Se observa aire libre subdiafragmática, cuando se cierra el abdomen 2 semanas después debe desaparecer. aire libre que coincide con cuadro clínico.
¿Qué puede estar ocurriendo con esta paciente? La paciente presenta peritonitis. La dehiscencia de la anastomosis colónica llevó a la infección de la herida y peritonitis. ¿Qué se debe hacer ahora? Laparotomía exploradora.
Se debe operar al paciente ya que esta botando heces a la cavidad abdominal. en este contexto hay que poner atb de amplio espectro. la respuesta en base a la pregunta anterior. se debe operar y resolver. mientras: líquidos, atb, vasopresor, pero nada sirve sino se opera.
La paciente es operada y se le encuentra 2000 cc de líquido libre en el abdomen, entre pus y heces con dehiscencia total de la anastomosis. Catástrofe abdominal. Se le realiza un lavado exhaustivo de la cavidad abdominal y se le realiza ileostomía terminal + cierre de muñón del colon.
Actualmente: shock séptico + ARDS + falla renal por sepsis abdominal severa. ¿Por qué se complica de esta forma? Por la malnutrición severa. No fue preparada nutricionalmente antes de la cirugía. ¿Hubo tiempo para nutrirla PreOp, cómo? Sí en gastroenterología: 15 días +`7 días en sala de cirugía. Total 22 días. Debió recibir inmunonutrición 7 -10 días PreOp.
¿Cómo era el estado nutricional antes de ser operada? MALNUTRICIÓN SEVERA, Sólo con la historia clínica. ¿Qué ocurre con las anastomosis en pacientes malnutridos? Pobre síntesis de colágeno que debilita la resistencia de la anastomosis.
Una vez decidido calcular la NPT de esta paciente. ¿Cuánto debería ser el aporte de proteínas? Peso = 65 kg. Tomando en cuenta el catabolismo severo: CHON 130 g/día.
¿Qué tipo de aminoácidos prefiere utilizar? Aminoácidos 13.4% enriquecidos con Glutamina. ¿Cuánto sería el aporte de carbohidratos? Pesa 65 kg. Debería ser CHON 3 g/kg/día. normal de 3 a 5, se inciia con la mas baja. 1 g de carbohidratos 4 kcal, parenteral 4kcal/g.
¿Cómo debería ser el aporte de lípidos? Lípidos enriquecidos con aceite de pescado - SMOF.
La paciente que recibió nutrición parenteral mantuvo su masa magra. líquidos claros solo se le da una sola vez, como para probar, si le va bien, se sigue con dieta normal las siguientes. Ruidos intestinales no tiene sentido, porque puede haber peristaltimso que no se detecta con el microscopio. La albumina intravenosa no eleva la albumina sérica. se debe nutrir al paciente.
Por la intervención de otro colega cirujano, se logró que los líquidos claros fuera solo un día y rápidamente paso a dieta molida vía ora. Sin embargo, la Sra. Rosa sólo se come el 50% durante 2 - 3 días seguidos. ¿Qué hacemos nutricionalmente? Adicionar nutrición parenteral periférica.
La Sra Rosa ya está en una sala fuera de UCI presenta datos de infección en el catéter central y se le va a retirar. ¿Qué hacemos con la nutrición parenteral periférica (NPP) que está recibiendo por vena central? Vena periférica tolera < 900 mOsm/L. La Sra Rosa recibió NPP por 10 días, come oralmente al 100% muy recuperada y finalmente se va a casa.





Comentarios