ENFERMEDAD ULCEROPÉPTICA
- Mayda Perez
- 26 oct 2020
- 6 Min. de lectura
Dr. Alfredo Matos
El sistema digestivo
El tubo digestivo y las glándulas anexas: que, por medios químicos y mecánicos transforman los alimentos en sustancias solubles simples que pueden ser asimiladas por los tejidos.
Lugares de Digestión

El estómago
Ubicado: Lado izquierdo del cuerpo
Presente en la cavidad abdominal
2 orificios: entrada llamado Cardias y el de salida llamado Pilórico
Capacidad de dilatación
Mucosa gástrica: con numerosas glándulas gástricas, que secretan jugo gástrico.
Las ondas de mezclado y las ondas peristálticas permiten mezclar el bolo alimenticio con el jugo gástrico: quimo o quimo ácido.
Partes del estómago

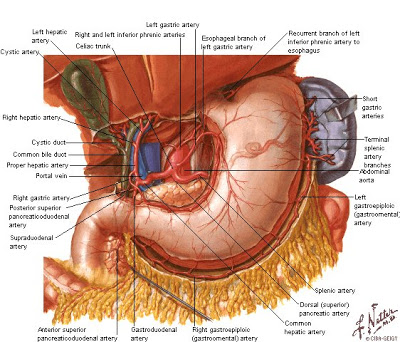
Irrigación gástrica

Drenaje venoso gástrico

Tipos de células gástricas, localización y función


Proceso digestivo

Ácido clorhídrico
Funciones:
Activa la enzima pepsinógeno a pepsina
Destruye bacterias
Regula la abertura cierre del esfínter pilórico
Ablanda e hincha las proteínas para que actúen las enzimas del estómago
Principales constituyentes del jugo gástrico y sus funciones fisiológicas:
Agua: solvente
Electrolitos: mantenimiento del pH y osmolaridad
mucina: lubricación y protección de la superficie de mucosa
Pepsina: digestión de proteína
Gastrina: Digestión de proteína
Quimosina y pepsina: digestión de proteína y leche
Lipasa: digestión de triglicéridos
Factores intrínsecos: absorción facilitada Vit B
El jugo gástrico se puede regular por 2 mecanismos:
Mecanismo nervioso: las sensaciones(visuales, gustativas y olfativas de los alimentos) provocan una mayor secreción de jugo gástrico.
Mecanismo hormonal: la mucosa secreta gastrina (es liberada por un estiramiento de las paredes del estómago), luego vía sangre pasa a las glándulas gástricas estimulando así la secreción del jugo gástrico.
La motilidad gástrica esta influenciada por compleja acción nerviosa y hormonal
Nerviosa: Sistema entérico y por el Simpático y Parasimpático
Hormonal: Gastrina y Colecistoquinina
Líquidos pasan al píloro mientras que los sólidos deben tener tamaño de partícula apropiado que permita su paso por el esfínter
Secreción:
Moco
HCl
Proteasas (Pepsinógeno, renina – coagula la proteína de la leche)
Hormonal (Gastrina)
Otros (Enzimas, factor intrínseco para absorción de B12 en intestino).
La función gástrica es clasifica en tres fases
Fase Cefálica: ver y oler un alimento es percibido por el cerebro y este informa al estomago que se prepare para recibirlo.
Fase Gástrica: cuando un alimento ingresa al estómago muchos factores adicionales entran en juego, entre ellos se encuentran distensión e irritación de la mucosa.
Fase Intestinal: el alimento es licuado en el estomago y vaciado al intestino delgado. Es importante para el intestino delgado, poder retrasar el vaciado gástrico para poder neutralizar la acidez y permitir una absorción eficiente de los nutrientes que ingresan
Colectivamente hormonas entéricas y las entero gástricas ponen un freno fuerte sobre la secreción gástrica y la motilidad.

Regulación neuroendocrina de la secreción ácida
Vías neurohumorales en la estimulación de ácido por la mucosa gástrica:
Somatostatina: liberación de gastrina
Factor de crecimiento epidermal y factor de crecimiento
transformado alfa: modula la tirosina kinasa intracelular
Prostaglandina I y E: suprime histamina
GRELINA:
Hormona que se sintetiza en el fondo gástrico. Produce:
Mayor secreción de GH, Prolactina y ACTH
Estimula Neuropeptido Y y Orexigenas A y B
PRODUCE: aumento del apetito y del peso (Orexígena)
LEPTINA:
Hormona producida por los adipocitos; también se produce en el hipotálamo, ovario y placenta,
PRODUCE: inhibición del apetito (anorexígena) inhibiendo
la secreción del Neuropéptido Y en el hipotálamo.
NEUROPEPTDO Y:
Neurotransmisor del SNC
PRODUCE: Aumento la sensación de hambre (hiperfagia)
ENFERMEDAD ULCEROPÉPTICA
Es la enfermedad producida por la agresión del ácido clorhídrico, pepsina y sales biliares en aquellas partes del aparato digestivo que están expuestas al jugo gástrico que resulta de un
desequilibrio entre estos factores agresores y los protectores de la barrera mucosa. Se localiza principalmente en duodeno, estómago y, con menor frecuencia, en el esófago terminal.
Epidemiología
En el área del duodeno más que en el estómago
Se da principalmente en hombres
70% de los pacientes están entre los 25 y 64 años
factores de riesgo en primer lugar la H. Pylori y segundo lugar la toma de AINES
Las enfermedades por hiperacidez son muy poco frecuentes, y otras pueden ser factores genéticos, tabaquismo, neumopatía obstructiva, insuficiencia renal crónica que aumenta el riesgo de una úlcera.
Factores de riesgo
1-Infección por Helicobacter pylori
90% en ulceras duodenales
80% en las ulceras gástricas
2-Ingestión crónica de medicamentos (principalmente AINE's)
3-Hiperacidez e hipergastrinemia por Enfermedad de Zollinger-Ellison.
4-Otros: herencia, tabaquismo, neumopatía obstructiva e insuficiencia renal crónicas, aclorhidria, estrés, cafeína y alcohol.
Equilibrio entre factores protectores y factores agresivos:
Factores protectores:
HCO3
Moco
Flujo sanguíneo
Factores de crecimiento
Recambio celular
Prostaglandinas endógenas.
Factores agresivos
Ácido
Pepsina
Etanol
Tabaquismo
Reflujo biliar
Isquemia
AINEs
Helicobacter pylori
El equilibrio se pierde entre los factores de protección y los factores agresivos cuando hay una enfermedad ulcero péptica, ya sea gástrica o duodenal, aquí se da el aumento de los factores agresivos.
La úlcera péptica es una herida en la mucosa del estómago o del duodeno. La frecuencia se incrementa con la edad. Se produce por un desequilibrio entre los factores defensivos y factores agresivos. Existe tratamiento efectivo para la úlcera péptica.
HELICOBACTER PILORY
Es la primera causa de Enfermedad Ulceropéptica
Relacionadas con la infección por H. pylori:
90% de las úlceras duodenales
75% de las úlceras gástricas
Mecanismos lesivos del Helicobacter:
Producciòn de tóxicos: productos de degradación de la urea, citotoxinas, mucinasa, fosfolipasas, factor activador plaquetario
Producción de una reacción inflamatoria local
Altos niveles de Gastrina, mayor secreción ácida, menores niveles de somatostatina.
Presenta una gran cantidad de flagelos que es con ellos que se incrusta en la membrana de la mucosa gástrica, espirulado, gram negativo, ureasa positivo, catalasa positivo.
Relación con Gastritis antral
Relación inversa con el nivel socioeconómico.
Helicobacter pylori. Tinción de inmunohistoquímica (1era fig), aquí se ve más claramente (2da fig), y por supuesto tiene un potencial de generar cáncer gástrico también.
Puede tener de 4 a 6 flagelos, Gram negativo, teñido con la tinción de Warthin-Starry. (otra imagen)
Catalasa, adhesinas, ureasa, puede producir todo esto (imagen inferior) y es lo que le da su patogenicidad a nivel de ese ambiente.

Enfermedades por Helicobacter pylori
Gastritis aguda, crónica activa, atrófica
Ulcera gástrica y duodenal
Metaplasia intestinal, displasia,
Adenocarcinoma
•Maltoma : linfoma de linfocitos B
Diagnóstico del Helicobacter pylori
Serología: IgG, prueba de elección cuando no se puede realizar endoscopia, sensibilidad y especificidad del 90%
Urea en el aliento: Helicobacter hidroliza la urea y la convierte en amonio + HCO3 “marcado”. Aliento: “CO2 marcado” sensibilidad y especificidad > 95%
Prueba rápida de ureasa: biopsia tomada por la endoscopia es una prueba en un medio que contenga urea.
Histología: estándar de oro, biopsia teñida con H.E – plata
Cultivo: resultados en 5 días.
¿A quiénes tratar por H. pylori?
Pacientes con úlcera o historia previa
Dispepsia no ulcerosa con Hp.+
Ptes con metaplasia intestinal o displasia
Hx familiar de cáncer gástrico
Hx de CA gástrico operado
Maltoma
No se debe hacer la prueba a personas asintomáticas.
ÚLCERAS GÁSTRICAS
Clasificación

Ulceras gástricas en ocasiones coexisten con ulceras duodenales.
Tipos I y II están más asociados a malignidad, las duodenales raras veces están asociadas a malignidad,
Ulceras múltiples en estómago y duodeno relacionadas a hipergastrinemia con el síndrome de Zollinger Ellison.
Clasificación y localización
Tipo I: Localizado en curvatura menor y cursa con hipoacidez. Meeroff las denomina tróficas.
Tipo II: De la curvatura menor. Asociada con ulceras del duodeno.
Tipo III: Se localiza cerca del píloro y se comportan como las úlceras del duodeno.

Úlceras gástricas - Cuadro clínico:
Dolor episódico
Empeora con los alimentos, puede complicarse con hemorragia y perforación.
Sangrado es más común en ulceras tipo 2 y 3
Perforación ocurre con mayor frecuencia en la cara anterior, curvatura menor
Las ulceras gástricas deben diferenciarse del CA gástrico
Si hay perforación debe tomarse biopsia.
AINES
Es la segunda causa de Enfermedad Ulceropéptica (EUP)
60% de las causas no explicables de EUP son por uso de AINEs no reconocido
Complicaciones gastrointestinales: 2 – 10 veces con AINEs
EUP + hemorragia o perforación: 3 - 4 veces con AINEs
Ulceraciones por AINEs ocurren con mayor frecuencia en el estómago.
El principal mecanismo lesivo de los AINEs es inhibiendo la síntesis de prostaglandinas, y aumentando la secreción de ácido gástrico.
ÚLCERA DUODENAL
Dolor epigástrico, bien localizado, tolerable y se alivia con comida. Se exacerba con el estrés emocional
DOLOR irradiado a espaldas: perforación al páncreas?
Complicaciones:
Perforación: 2 – 10% dolor súbito + fiebre + hipovolemia. Abdomen agudo, aire libre subdiafragmatico (dato característico). --> se debe tomar rx de tórax de pie.
Hemorragia: 25% de todas las hemorragias digestivas erosión de la arteria gastroduodenal – pared posterior
Obstrucción: inflamación persistente lleva a cicatrización y fibrosis con estenosis duodenal que obstruye la salida gástrica en el píloro (Síndrome pilórico) vómitos, anorexia, deshidratación, estómago retencionista.

Tiene que estar de pie el paciente para que el aire suba y se ve el aire subdiafragmático del lado derecho. Estos pacientes hay que hospitalizarlos, e investigar esa presencia de aire subdiafragmático.
Si está asociado a dolor, a un abdomen rígido, un abdomen en tabla que decimos que el paciente no tolera que uno lo palpe entonces el diagnóstico más seguro es una perforación de víscera hueca y lo más seguro es una úlcera gástrica o una úlcera duodenal perforada.
La historia clínica y el examen físico suelen ser de poco valor para diferenciar una úlcera gástrica de una ulcera duodenal. Las radiografías simples son de poca utilidad, a menos que se sospeche perforación
Estudios diagnósticos de la Enfermedad Ulceropéptica
Pruebas para Helicobater pylori
Serie EsofagoGastroduodenal (SEGD) con doble contraste es mejor visualización
Endoscopia Alta ayuda al diagnostico del Helicobacter, Cáncer, Precisión de 97%


Tratamiento médico
1. Inhibidores de la secreción ácida : (Bloqueantes H2)
Ranitidina : 300 mg. c/d en una sola toma diaria o 150mg bid.
2. Inhibidores de la bomba de protones (H+-K+ ATPasa):
Omeprazol 20 - 40 mg /día (4 semanas),
Esomeprazol 40mg v.o. c/día
Lansoprazol: 30 mg/día (4 semanas).
3. Neutralizantes de la acidez:
Sucralfato: 5 ml. c/12 horas.
Hidróxido de aluminio / magnesio 10 ml. c/6-8 horas.
4. CIRUGIA
Manejo quirúrgico de la Enfermedad UlceroPéptica Actualmente
Sólo van a cirugía las complicaciones
Sangrado
Perforación
Estrechez
Falla terapéutica después de 8-12 semanas.
No puede descartarse una neoplasia.
Tratamiento Médico casi 100%
• Históricamente: Hemigastrectomía (50% distal)
Procedimientos:
Anastomosis Gastroduodenal ( Billroth I): Reconstrucción cuando se puede mover el duodeno.
Anastomosis Gastroyeyunal ( Billroth II): Reconstrucción cuando No se puede mover el duodeno.
Vagotomía con Antrectomía:
Menor morbilidad.
Recurrencia más alta.
Vagotomía: Reducir la secreción ácida. Úlceras del conducto pilórico o UG con úlcera duodenal.

Medidas adicionales en el tratamiento:
No ingerir alcohol
No fumar
No tomar AINES
Evitar té, café y bebidas que contienen cafeína
Evitar condimentos e irritantes










Comentarios